- ✦
Carcinoamele cutanate sunt tumori maligne care provin din celulele epiteliale ale pielii (keratinocite), fiind cele mai frecvente forme de cancer uman – 1 din 5 persoane va dezvolta cancer de piele până la 70 de ani. - ✦
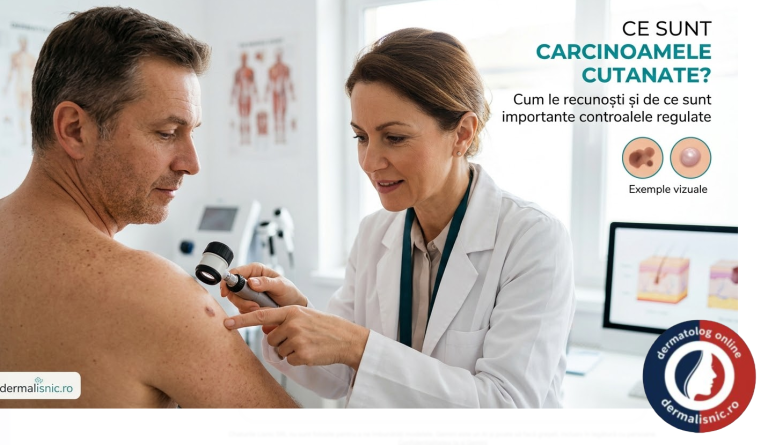
Există două tipuri principale: Carcinomul Bazocelular (CBC) – cel mai frecvent dar cu risc foarte scăzut de metastază (<0.1%), și Carcinomul Spinocelular (CSC) – mai agresiv cu risc moderat de răspândire (2-5%). - ✦
Principala cauză este expunerea la radiațiile ultraviolete (UV), leziunile apărând de obicei pe zonele foto-expuse: față, scalp, urechi, dosul mâinilor. - ✦
Identificarea timpurie este esențială pentru succesul tratamentului – orice leziune care sângerează spontan, prezintă cruste persistente sau își schimbă dimensiunea necesită evaluare dermatologică urgentă. - ✦
CBC apare ca noduli perlați și translucizi cu vase fine vizibile, în timp ce CSC se prezintă ca leziuni scuamoase, rugoase, adesea sub formă de răni care nu se vindecă.
Ce sunt carcinoamele cutanate
Carcinoamele cutanate reprezintă un grup de afecțiuni maligne ale pielii care iau naștere din celulele epiteliale. Spre deosebire de melanom, care se dezvoltă din celulele pigmentare, carcinoamele sunt derivate din keratinocite, celulele care alcătuiesc structura principală a epidermului.
ℹ️ CE TREBUIE SĂ ȘTII
Termenul de carcinom definește o tumoră malignă care are capacitatea de a invada țesuturile vecine și, în anumite cazuri, de a se răspândi în alte părți ale corpului. Acestea sunt cele mai frecvente forme de cancer întâlnite la specia umană.
Este esențial să înțelegem distincția clară între o formațiune benignă (precum o aluniță obișnuită sau un neg) și una malignă. În timp ce tumorile benigne cresc local și nu pun viața în pericol, carcinoamele reprezintă o proliferare necontrolată a celulelor care au suferit mutații genetice, de cele mai multe ori din cauza expunerii la radiații ultraviolete (UV).
✗ TUMORĂ BENIGNĂ
Creștere limitată, nu invadează țesuturile din jur și nu metastazează.
✓ TUMORĂ MALIGNĂ
Creștere invazivă, distruge structurile adiacente și necesită tratament oncologic.
Cele mai des întâlnite tipuri sunt carcinomul bazocelular (CBC) și carcinomul spinocelular (CSC). Deși au o rată de mortalitate mult mai mică decât melanomul, incidența lor este într-o creștere alarmantă la nivel global[2], afectând pacienți din ce în ce mai tineri[3].
1 din 5
persoane va dezvolta o formă de cancer de piele până la vârsta de 70 de ani (Sursa: Skin Cancer Foundation)
Identificarea timpurie este cheia succesului terapeutic, motiv pentru care este esențial să recunoaștem din timp acele cancer de piele simptomele care pot indica o malignitate. De cele mai multe ori, aceste leziuni apar pe zonele foto-expuse, cum ar fi fața, scalpul, urechile sau dosul mâinilor, prezentându-se ca mici noduli, pete roșiatice sau răni care nu se mai vindecă.
⚠️ ATENȚIE
Orice leziune cutanată care sângerează spontan, prezintă cruste persistente sau își schimbă dimensiunea într-un timp scurt trebuie evaluată de urgență prin dermatoscopie.
Tipurile principale de carcinoame cutanate
Deși termenul de „cancer de piele” este adesea folosit la modul general, în practica dermatologică distingem între mai multe entități patologice, fiecare cu un comportament biologic și un prognostic diferit. Clasificarea corectă este primul pas către un protocol terapeutic de succes.
ℹ️ CE TREBUIE SĂ ȘTII
Carcinomul Bazocelular (CBC) este cea mai frecventă formă de cancer uman. Deși este considerat malign deoarece distruge țesuturile locale (mușchi, cartilaj, os), acesta metastazează extrem de rar, având un prognostic vital excelent dacă este tratat la timp.
Spre deosebire de acesta, Carcinomul Spinocelular (CSC) are un caracter mai agresiv. Acesta se dezvoltă din stratul spinos al epidermului și prezintă un risc real de a se răspândi către ganglionii limfatici regionali sau alte organe.
Deși tehnic nu este un „carcinom” (deoarece provine din melanocite, nu din keratinocite), Melanomul Malign este inclus frecvent în discuțiile despre tumorile cutanate din cauza severității sale. Este responsabil pentru majoritatea deceselor cauzate de cancerul de piele[8].
80%
din totalul diagnosticelor de cancer de piele non-melanom sunt reprezentate de Carcinomul Bazocelular (Sursa: Journal of Clinical Oncology)
Recunoașterea acestor diferențe este vitală pentru pacient. În timp ce un CBC poate crește lent timp de ani de zile fără a pune viața în pericol imediat, un CSC apărut pe buze sau urechi poate evolua rapid către complicații sistemice.
⚠️ ATENȚIE
Carcinomul spinocelular se poate dezvolta pe leziuni precursoare numite keratoze actinice (pete aspre, rugoase la pipăit). Tratarea acestora în stadiu incipient previne transformarea lor în cancer invaziv.
SFAT PRACTIC
Monitorizați „semnul rățuștei urâte”: orice leziune care arată diferit față de restul petelor de pe corpul dumneavoastră, chiar dacă nu doare, trebuie investigată dermatoscopic.
Cum arată carcinoamele de piele – semne vizibile
Identificarea vizuală a unui carcinom necesită o atenție sporită la detalii care pot părea, la prima vedere, banale. Spre deosebire de alunițele congenitale, aceste leziuni tind să aibă o evoluție dinamică, modificându-și textura și relieful în câteva luni.
ℹ️ CE TREBUIE SĂ ȘTII
Multe carcinoame debutează ca o papulă perlată (o mică umflătură lucioasă) sau ca o zonă de piele care se descuamează constant. Un semn distinctiv este prezența telangiectaziilor — vase de sânge minuscule, ramificate, vizibile la suprafața tumorii.
Pentru o evaluare sistematică a leziunilor pigmentate care pot ascunde un carcinom sau un melanom, medicii dermatologi recomandă utilizarea algoritmului ABCDE. Această metodă simplă permite pacienților să auto-examineze pielea eficient:
Asimetrie — Dacă trasați o linie imaginară prin mijloc, cele două jumătăți ale leziunii nu corespund ca formă.
Borduri (Margini) — Marginile sunt neregulate, crestate, „șterse” sau slab definite, spre deosebire de marginile netede ale unei alunițe tipice.
Culoare — Prezența mai multor nuanțe (maro, negru, albastru sau chiar zone albicioase/roz) în interiorul aceleiași formațiuni.
Diametru — Orice leziune care depășește 6 milimetri (dimensiunea gumei de la un creion) necesită atenție sporită.
Evoluție — Cel mai critic factor: schimbarea rapidă în mărime, formă, culoare sau apariția unor simptome noi precum mâncărimea sau durerea.
90%
din cancerele de piele non-melanom sunt asociate direct cu expunerea la radiații UV, manifestându-se vizibil pe zonele foto-expuse (Sursa: Skin Cancer Foundation)
Un alt semn clinic frecvent ignorat este ulcerația centrală. Carcinoamele pot prezenta o mică depresiune în mijloc, acoperită de o crustă care cade și reapare periodic, dând falsa impresie de vindecare.
⚠️ ATENȚIE
Nu ignorați „rănile” care nu se vindecă în decurs de 3-4 săptămâni. Un carcinom poate mima o simplă zgârietură sau un coș care refuză să treacă, dar care sângerează la traumatisme minore (ex: ștergerea cu prosopul).
SFAT PRACTIC
Folosiți camera telefonului pentru a fotografia lunar leziunile suspecte lângă o riglă. Această documentare vizuală este extrem de utilă pentru medicul dermatolog în evaluarea criteriului „E” (Evoluție).
Factorii de risc pentru carcinoamele cutanate
Dezvoltarea unui carcinom nu este rezultatul unui singur eveniment, ci mai degrabă consecința unei acumulări de agresiuni asupra ADN-ului celular. În timp ce unii factori țin de stilul de viață, alții sunt înscriși în codul nostru genetic.
ℹ️ CE TREBUIE SĂ ȘTII
Efectul radiațiilor UV este cumulativ. Pielea „ține minte” fiecare arsură solară din copilărie, iar mutațiile oncogenice se pot manifesta clinic după zeci de ani de la expunerea inițială.
Sensibilitatea individuală joacă un rol crucial. Persoanele cu fototip cutanat I și II (piele foarte albă, ochi deschiși la culoare, păr blond sau roșcat) prezintă o cantitate redusă de eumelanină, pigmentul care oferă protecție naturală împotriva fotodegradării.
75%
creștere a riscului de carcinom spinocelular pentru persoanele care au utilizat solarul înainte de vârsta de 35 de ani (Sursa: IARC / World Health Organization)
Pe lângă radiațiile ultraviolete, există și alți determinanți clinici care cresc susceptibilitatea la neoplazii cutanate:
-
1
Imunosupresia — Pacienții care au suferit transplanturi de organe sau cei cu afecțiuni autoimune au un risc de până la 100 de ori mai mare de a dezvolta carcinoame.
-
2
Expunerea chimică — Contactul prelungit cu arsenicul (prezent uneori în apa de fântână sau pesticide) sau cu gudroanele de huilă.
-
3
Radioterapia anterioară — Tratamentele radiologice efectuate în trecut pentru alte afecțiuni pot induce carcinoame în zona tratată după un interval lung de latență.
⚠️ ATENȚIE
Antecedentele familiale de cancer de piele non-melanom dublează riscul personal. Dacă o rudă de gradul I a fost diagnosticată, vigilența trebuie să fie maximă, indiferent de tipul de ten.
SFAT PRACTIC
Nu ignorați cicatricile vechi rezultate în urma unor arsuri termice severe. Carcinomul spinocelular se poate dezvolta pe țesut cicatricial cronic (ulcerul Marjolin), o formă adesea mai agresivă.
Simptome și semne de alarmă
Recunoașterea simptomelor subiective este la fel de importantă ca observarea modificărilor vizuale. Deși multe carcinoame sunt asimptomatice în stadii incipiente, apariția unor senzații locale neobișnuite reprezintă adesea un semnal de alarmă pe care corpul îl transmite atunci când structura celulară este perturbată profund.
ℹ️ CE TREBUIE SĂ ȘTII
Spre deosebire de o aluniță benignă care rămâne statică zeci de ani, un carcinom este o leziune „activă”. Aceasta interacționează cu terminațiile nervoase și vasele de sânge capilare, generând simptome specifice care nu cedează la tratamente dermatologice uzuale (creme cu antibiotic sau cortizon).
Pacienții raportează frecvent o triadă de simptome care ar trebui să trimită orice persoană direct în cabinetul medicului dermatolog pentru o examinare amănunțită:
Sângerarea fragilă — Leziunea sângerează la traumatisme minime (de exemplu, după ștergerea cu prosopul sau în timpul somnului) și formează o crustă care cade, doar pentru a sângera din nou ulterior.
Pruritul persistent (mâncărimea) — O senzație de furnicături sau mâncărime localizată strict pe o pată sau un nodul care nu prezintă semne de inflamație alergică sau infecțioasă.
Durerea sau sensibilitatea — Deși rară în fazele incipiente, durerea apare atunci când carcinomul începe să invadeze straturile profunde ale dermului sau să comprime filetele nervoase adiacente.
40%
dintre pacienții cu carcinom spinocelular raportează parestezii (amorțeală) sau durere locală în momentul diagnosticului (Sursa: American Academy of Dermatology)
⚠️ ATENȚIE
Nu ignorați o „rană” care nu se vindecă în decurs de 3-4 săptămâni. Capacitatea redusă de cicatrizare a unei zone cutanate este unul dintre cele mai fidele semne clinice ale unei transformări maligne.
SFAT PRACTIC
Dacă observați o crustă care se tot reface în același loc, nu încercați să o îndepărtați singuri și nu aplicați creme cicatrizante fără aviz medical. Acestea pot masca simptomele și pot întârzia diagnosticul corect cu luni de zile.
Când mergi la medic
Recunoașterea momentului critic pentru un consult dermatologic poate face diferența între o intervenție minoră și o procedură chirurgicală complexă. Deși multe modificări cutanate sunt benigne, persistența unei leziuni este cel mai important indicator clinic al unei posibile malignități.
ℹ️ REGULA CELOR 4 SĂPTĂMÂNI
Orice leziune, „bubiță” sau pată care nu dă semne de vindecare completă în decurs de 4-6 săptămâni trebuie examinată de un specialist. Pielea sănătoasă are o capacitate de regenerare rapidă; absența cicatrizării sugerează un proces proliferativ anormal.
Autoexaminarea nu înlocuiește diagnosticul medical, dar vă ajută să identificați semnalele de alarmă care necesită programarea unei dermatoscopii. Fiți atenți la următoarele scenarii clinice specifice:
Sângerarea la traumatisme minore — O leziune care sângerează ușor la ștergerea cu prosopul sau la atingerea hainelor este un semn de fragilitate vasculară tumorală.
Ciclul ulcerație-crustă — Leziunea pare să se vindece, formează o coajă, dar ulterior aceasta cade și lasă în urmă o rană deschisă (fenomenul de „reulcerare”).
Modificarea texturii — O zonă care devine brusc indurată (tare la palpare) sau care capătă un aspect cicatricial fără a fi existat o tăietură prealabilă.
99%
este rata de supraviețuire la 5 ani pentru carcinoamele depistate în stadii incipiente, înainte de invazia profundă (Sursa: American Cancer Society)
⚠️ ATENȚIE
Nu amânați vizita la medic pe motiv că leziunea nu doare. Majoritatea carcinoamelor cutanate sunt asimptomatice în fazele lor timpurii și medii; durerea apare de obicei doar când tumora invadează terminațiile nervoase profunde.
SFAT PRACTIC
Dacă observați o leziune suspectă, faceți-i o fotografie clară, cu lumină naturală, lângă o riglă. Repetați fotografia după 3 săptămâni. Această documentație vizuală este extrem de utilă pentru medicul dermatolog în evaluarea ratei de creștere.
Diagnosticul carcinoamelor cutanate
Procesul de diagnosticare a unui carcinom cutanat este unul riguros și structurat, începând întotdeauna cu o examinare clinică amănunțită. Medicul dermatolog nu se limitează la analiza vizuală a leziunii suspecte, ci evaluează întregul tegument pentru a identifica eventuale alte formațiuni atipice care pot trece neobservate de către pacient.
ℹ️ CE TREBUIE SĂ ȘTII
Standardul de aur în diagnosticul non-invaziv este dermatoscopia. Această tehnică utilizează un dispozitiv optic special (dermatoscop) care permite vizualizarea structurilor profunde ale epidermului și dermului superficial, invizibile cu ochiul liber, mărind imaginea de până la 20 de ori.
Atunci când dermatoscopia relevă criterii specifice de malignitate, medicul va parcurge etapele necesare pentru confirmarea histopatologică. Diagnosticul de certitudine nu poate fi stabilit doar prin simpla privire, ci necesită analiza microscopică a țesutului.
Anestezia locală — Se injectează o cantitate mică de substanță anestezică pentru a amorți complet zona vizată, asigurând confortul total al pacientului.
Biopsia cutanată — Recoltarea unui fragment de țesut (biopsie punch sau incizională) sau excizia completă a leziunii dacă aceasta este de dimensiuni mici.
Examenul histopatologic — Proba este trimisă la laborator unde medicul patolog analizează celulele la microscop pentru a determina tipul exact de carcinom și gradul de invazie.
95%
este rata de acuratețe diagnostică a biopsiei cutanate în identificarea subtipurilor de carcinom (Sursa: American Academy of Dermatology)
⚠️ ATENȚIE
Nu amânați biopsia de teama că „tăierea” ar putea împrăștia cancerul. Aceasta este o teamă nefondată; biopsia este singura metodă sigură care permite stabilirea unui plan de tratament corect și salvator.
În cazuri selecționate, unde există suspiciunea de invazie profundă sau afectare ganglionară (mai ales în carcinomul spinocelular), medicul poate solicita investigații imagistice suplimentare, precum ecografia de părți moi sau examenul CT, pentru a stadializa corect boala.
Opțiuni de tratament disponibile
Alegerea strategiei terapeutice nu este universală; ea depinde critic de tipul histologic al tumorii, localizarea anatomică și profunzimea invaziei. Obiectivul principal este eliminarea completă a celulelor maligne, păstrând în același timp funcționalitatea și estetica zonei afectate.
ℹ️ CE TREBUIE SĂ ȘTII
Standardul de aur în tratamentul carcinoamelor rămâne excizia chirurgicală cu margini de siguranță. Aceasta presupune îndepărtarea tumorii împreună cu un strat de țesut sănătos perimetral pentru a asigura eradicarea microscopică a bolii.
Pentru cazurile complexe sau situate în zone cu mize estetice mari (nas, pleoape), există metode avansate și alternative non-invazive:
Chirurgia Micrografică Mohs — O tehnică de înaltă precizie unde medicul verifică microscopic marginile în timp real, oferind cea mai mare rată de vindecare.
Terapii Topice și Fotodinamice — Utilizarea de creme imunomodulatoare (Imiquimod) sau substanțe fotosensibilizante activate de lumină pentru carcinoamele superficiale.
Criochirurgia și Radioterapia — Distrugerea celulelor prin înghețare cu azot lichid sau utilizarea radiațiilor ionizante pentru pacienții care nu pot fi operați.
99%
este rata de succes a Chirurgiei Mohs pentru carcinoamele bazocelulare tratate în stadii incipiente (Sursa: American College of Mohs Surgery)
⚠️ ATENȚIE
Tratamentele „naturiste” sau aplicarea de substanțe corozive empirice sunt strict contraindicate. Acestea pot masca evoluția tumorii în profunzime, făcând tratamentul medical ulterior mult mai dificil și mutilant.
SFAT PRACTIC
După orice tratament pentru carcinom, monitorizarea post-operatorie este obligatorie. Riscul de a dezvolta o a doua leziune malignă este semnificativ mai mare în primii 2 ani de la diagnostic.
Prevenirea carcinoamelor de piele
Prevenția primară reprezintă cea mai eficientă metodă de a reduce riscul de transformare malignă a keratinocitelor. Strategia modernă de fotoprotecție depășește simpla aplicare a unei creme, implicând o schimbare comportamentală riguroasă în raport cu radiațiile ultraviolete.
ℹ️ CE TREBUIE SĂ ȘTII
Protecția solară eficientă trebuie să fie „broad spectrum” (spectru larg), oferind acoperire atât împotriva razelor UVA (responsabile de îmbătrânire și penetrare profundă), cât și a razelor UVB (principala cauză a arsurilor solare și a mutațiilor ADN direct în celulele bazale).
Pentru a asigura o barieră reală împotriva carcinogenezei, implementarea unui protocol zilnic de protecție este indispensabilă, indiferent de anotimp sau de gradul de înnorare de afară.
Regula Cantității — Aplicați aproximativ 2 miligrame de produs pe centimetru pătrat de piele (echivalentul a două lungimi de deget pentru față și gât) pentru a atinge factorul SPF menționat pe ambalaj.
Reaplicarea Strategică — Filtrele chimice se degradează sub acțiunea fotonilor; reaplicarea la fiecare 2 ore în aer liber este obligatorie pentru menținerea protecției active.
Autoexaminarea „Skin Check” — O dată pe lună, într-o cameră bine luminată, inspectați întreaga suprafață a corpului utilizând o oglindă de mână pentru zonele greu accesibile (spate, scalp, zona posterioară a coapselor).
80%
din expunerea totală la soare pe parcursul vieții are loc prin expunere accidentală, în timpul activităților zilnice, nu doar la plajă (Sursa: Skin Cancer Foundation)
⚠️ ATENȚIE
Evitați utilizarea solarului artificial. Expunerea la radiații UV concentrate în scop estetic crește exponențial riscul de carcinom spinocelular, chiar și după o singură ședință efectuată la vârste tinere.
Pe lângă măsurile individuale, controlul dermatologic anual rămâne standardul de aur. Medicul poate identifica leziuni infraclinice prin videodermatoscopie, înainte ca acestea să devină vizibile cu ochiul liber.
SFAT PRACTIC
Investiți în haine cu factor de protecție UPF 50+. Spre deosebire de tricourile de bumbac obișnuite, acestea blochează peste 98% din radiații și nu își pierd eficiența atunci când se udă sau prin transpirație.
Mituri și adevăruri despre cancerul de piele
În cabinetul dermatologic, ne confruntăm adesea cu idei preconcepute care pot întârzia diagnosticul corect. Dezinformarea reprezintă un obstacol major în calea prevenției, motiv pentru care este esențial să demontăm cele mai frecvente erori de percepție privind carcinoamele cutanate.
✗ MIT
Doar persoanele vârstnice dezvoltă carcinoame, deoarece este nevoie de zeci de ani de soare.
✓ ADEVĂR
Incidența în rândul tinerilor (20-40 ani) a crescut dramatic din cauza utilizării solarelor și a expunerii intermitente intense.
O altă confuzie periculoasă este legată de localizarea tumorilor. Deși radiațiile UV sunt principalul motor oncogen, genetica și imunosupresia joacă roluri critice în apariția leziunilor pe zone neașteptate.
⚠️ ATENȚIE
Cancerul de piele poate apărea în locuri „unde soarele nu bate niciodată”, inclusiv pe mucoase, sub unghii, în zona genitală sau pe tălpi. Auto-examinarea trebuie să fie integrală, nu doar pe zonele expuse vara.
✗ MIT
Dacă am un diagnostic de carcinom, înseamnă că prognosticul este automat rezervat sau letal.
✓ ADEVĂR
Majoritatea carcinoamelor non-melanom au rate de vindecare de peste 95% dacă sunt excizate în stadii incipiente.
Este vital să înțelegem că fototipul cutanat închis (pielea care se bronzează ușor) nu oferă imunitate. Deși riscul este statistic mai mic, persoanele cu ten măsliniu sunt adesea diagnosticate în stadii mai avansate tocmai din cauza falsei senzații de siguranță.
200%
Creșterea riscului de carcinom spinocelular pentru persoanele care au utilizat solariul înainte de vârsta de 25 de ani (Sursa: American Academy of Dermatology)
SFAT PRACTIC
Nu ignorați nicio leziune nouă sub pretextul că „sunt prea tânăr” sau „nu stau la plajă”. Carcinomul bazocelular poate apărea și după expunerea accidentală din timpul plimbărilor zilnice sau al condusului auto.
Prognosticul și șansele de vindecare
Prognosticul în cazul carcinoamelor cutanate este, în marea majoritate a cazurilor, unul extrem de favorabil, însă acesta depinde critic de stadiul clinic la momentul prezentării și de subtipul histologic identificat prin biopsie.
ℹ️ CE TREBUIE SĂ ȘTII
Vindecarea completă (restitutio ad integrum) este obiectivul standard pentru carcinoamele depistate în faze incipiente. Pentru Carcinomul Bazocelular, rata de succes terapeutic prin excizie chirurgicală cu margini libere depășește pragul de siguranță oncologică în aproape toate cazurile localizate.
Diferențierea șanselor de supraviețuire și a riscului de recidivă se face în funcție de agresivitatea tumorii și de localizarea acesteia (zonele cu risc înalt fiind piramida nazală, pleoapele și pavilionul urechii).
95-99%
este rata de supraviețuire la 5 ani pentru pacienții cu Carcinom Bazocelular și Spinocelular diagnosticați precoce (Sursa: American Cancer Society)
Evaluarea prognosticului se bazează pe următorii piloni fundamentali, care determină complexitatea tratamentului necesar:
⚠️ ATENȚIE
Deși rata de vindecare este mare, pacienții care au avut un carcinom prezintă un risc de 35-50% de a dezvolta o a doua tumoră cutanată în următorii 5 ani. Monitorizarea post-tratament este obligatorie.
În concluzie, succesul terapeutic depinde de rapiditatea intervenției. Un carcinom spinocelular neglijat poate trece de la o rată de vindecare de peste 90% la un prognostic rezervat dacă celulele maligne migrează către sistemul limfatic.
SFAT PRACTIC
Solicitați medicului dermatolog un plan de follow-up personalizat. În primii doi ani după diagnostic, controalele la fiecare 3-6 luni sunt esențiale pentru a surprinde orice recidivă în stadiu curabil.
Verdictul Medicului
În calitate de medic dermatolog, concluzia mea este clară: carcinoamele cutanate nu reprezintă o sentință, ci un apel la acțiune responsabilă. Deși sunt cele mai frecvente neoplazii umane, ele beneficiază de o fereastră de oportunitate terapeutică imensă, cu condiția ca pacientul să nu ignore semnele timpurii de alarmă.
ℹ️ PERSPECTIVA CLINICĂ
Succesul în managementul carcinoamelor depinde de „Triada de Aur”: auto-examinarea lunară, utilizarea riguroasă a fotoprotecției și vizita anuală la dermatolog pentru dermatoscopie digitală. Această abordare transformă o potențială problemă majoră într-o intervenție minoră, de cele mai multe ori curativă.
Din punct de vedere medical, observăm o schimbare de paradigmă. Nu mai vorbim doar despre tratarea tumorii, ci despre conservarea funcțională și estetică a țesuturilor. Cu cât intervenim mai devreme, cu atât cicatricile sunt mai mici, iar calitatea vieții post-operatorii este mai ridicată.
99%
Rata de supraviețuire la 5 ani pentru pacienții cu carcinom bazocelular detectat și tratat în stadii incipiente (Sursa: American Cancer Society)
Mesajul meu final pentru pacienți se concentrează pe vigilență, nu pe teamă. Tehnologia medicală actuală, de la chirurgia Mohs până la terapiile țintite, ne permite să controlăm boala eficient.
⚠️ RECOMANDARE FINALĂ
Nu amânați vizita la specialist sub pretextul că o leziune „nu doare”. Carcinoamele sunt adesea asimptomatice în fazele lor cele mai tratabile. Durerea apare, de regulă, doar atunci când tumora a invadat deja structurile nervoase profunde.
Verdict: — Carcinomul cutanat este o afecțiune severă, dar prevenibilă și vindecabilă. Responsabilitatea pacientului în detectarea timpurie rămâne cel mai puternic instrument terapeutic de care dispunem în medicina modernă.
Întrebări Frecvente despre Carcinoamele Cutanate
Disclaimer Medical
Acest articol are scop informativ și nu înlocuiește consultul medical personalizat. Informațiile prezentate nu constituie sfat medical individual. Pentru diagnostic și tratament adecvat, consultați Dr. Vitalie Lisnic. Fiecare caz clinic este unic — nu vă automedicați pe baza informațiilor din acest articol.
Referințe și Surse Științifice
5
- 1
Wysong A Squamous-Cell Carcinoma of the Skin..
N Engl J Med (2023)
PubMed ↗ - 2
Lacouture M, Sibaud V Toxic Side Effects of Targeted Therapies and Immunotherapies Affecting the Skin, Oral Mucosa, Hair, and Nails..
Am J Clin Dermatol (2018)
PubMed ↗ - 3
Bencomo T, Lee CS Gene expression landscape of cutaneous squamous cell carcinoma progression..
Br J Dermatol (2024)
PubMed ↗ - 4
Stratigos AJ, Garbe C, Dessinioti C, et al. European interdisciplinary guideline on invasive squamous cell carcinoma of the skin: Part 2. Treatment..
Eur J Cancer (2020)
PubMed ↗ - 5
Seger EW, Neill BC, Tolkachjov SN, et al. Adnexal and Sebaceous Carcinomas..
Dermatol Clin (2023)
PubMed ↗