💡 Idei Principale
- Etiologie Fungică: Proliferarea speciilor de Malassezia (fungi lipofili) declanșează răspunsul inflamator cutanat.
- Cronicitate: Afecțiunea nu este vindecabilă definitiv, ci gestionabilă prin protocoale de control al puseelor și întreținere.
- Diagnostic Diferențial: Este esențială distincția clinică față de psoriazisul scalpului sau dermatita atopică pentru succesul terapeutic.
- Abordare Multimodală: Tratamentul eficient combină agenți antifungici, keratolitiici și antiinflamatori topici.
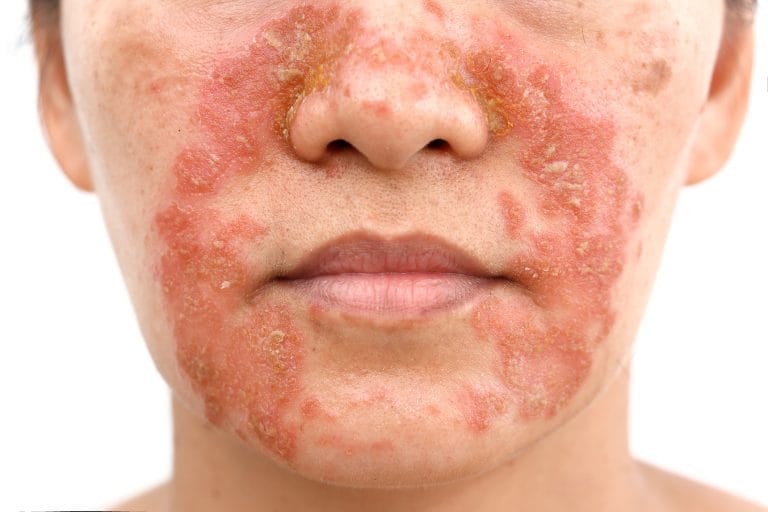
Dermatita seboreică la adult reprezintă o afecțiune inflamatorie cronică-recidivantă a pielii, localizată predilect în zonele cu o densitate crescută de glande sebacee. Această patologie se manifestă prin plăci eritematoase (roșiatice) acoperite de scuame (cojițe) grase, având un impact semnificativ asupra calității vieții pacientului prin prisma aspectului estetic și a simptomatologiei subiective.
🔬 Definiție: Ce este Dermatita Seboreică La Adult?
Dermatita seboreică la adult este o dermatoză eritemato-scuamoasă care afectează zonele „seborice” ale corpului, incluzând scalpul, fața (șanțurile nazogeniene, sprâncenele, zona intersprâncenoasă), urechile și porțiunea superioară a trunchiului. Din punct de vedere fiziopatologic, afecțiunea nu este cauzată de o producție excesivă de sebum în sine (seboree), ci de o reacție inflamatorie anormală la prezența fungilor din genul Malassezia, care fac parte din flora cutanată normală a adultului.
Mecanismul de apariție implică interacțiunea complexă între secreția glandelor sebacee, metabolismul microbian și bariera cutanată a gazdei. Fungii lipofili (care se hrănesc cu grăsimi) descompun trigliceridele din sebum în acizi grași liberi iritanți. La persoanele susceptibile, acești acizi grași penetrează stratul cornos (stratul exterior al pielii), declanșând o cascadă inflamatorie care duce la proliferarea accelerată a keratinocitelor (celulele pielii) și la descuamarea vizibilă.
Spre deosebire de Dermatita Atopică, unde defectul principal este bariera cutanată genetic deficitară, în dermatita seboreică inflamația este strâns legată de compoziția lipidică a suprafeței pielii.
Această patologie prezintă un profil de evoluție în pusee, alternând perioade de remisiune cu exacerbări declanșate de factori endogeni sau exogeni. În context clinic, este vital să nu fie confundată cu Dermatita Iritativă, care apare ca răspuns direct la agenți chimici sau mecanici, deși ambele pot coexista pe fondul unei bariere cutanate compromise.
🔬 Cauze și Factori de Risc
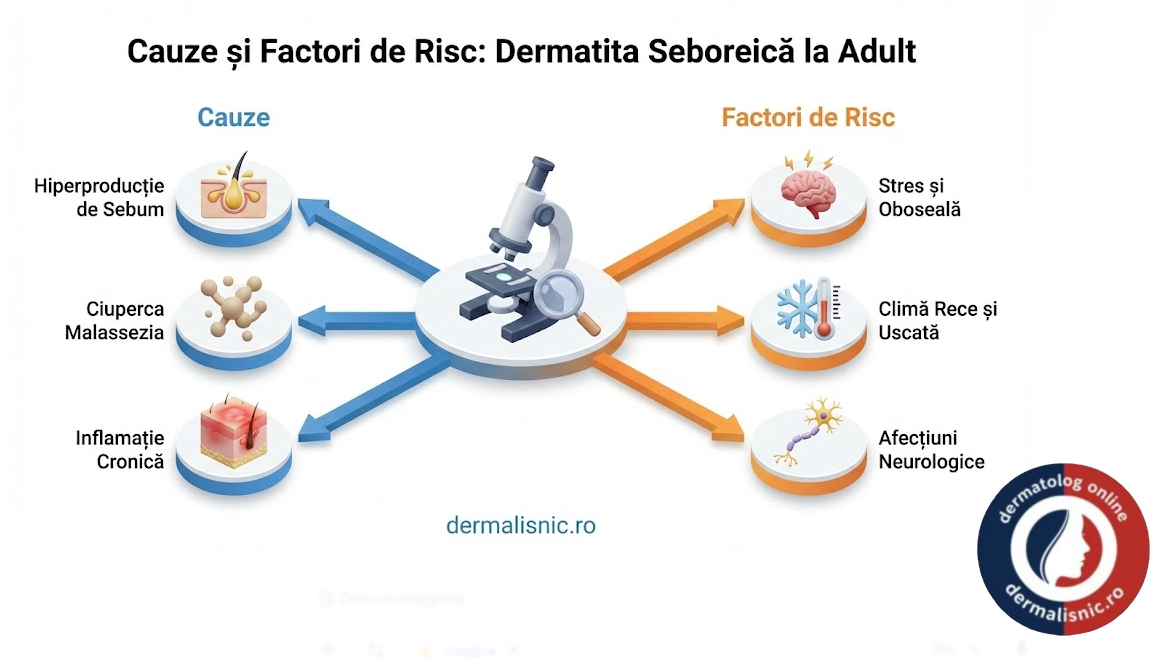
Etiologia dermatitei seboreice la adult este multifactorială, implicând componente genetice, imunologice și de mediu. Deși prezența Malassezia furfur (anterior cunoscută sub numele de Pityrosporum ovale) este centrală, severitatea bolii depinde de răspunsul imun al individului. Nu toți pacienții cu o densitate mare de fungi dezvoltă simptome, ceea ce sugerează o predispoziție individuală la inflamație.
Factorii de risc majori includ:
1. Factori Neurologici și Psihiatrici: S-a observat o incidență crescută a dermatitei seboreice la pacienții cu boala Parkinson, unde imobilitatea facială și modificările în compoziția sebumului favorizează acumularea fungilor. De asemenea, stresul emoțional intens acționează ca un declanșator major, prin modularea axei hipotalamo-hipofizo-suprarenaliene, crescând nivelul de cortizol care influențează răspunsul imun cutanat.
2. Imunodepresia: Pacienții cu HIV/SIDA prezintă adesea forme severe, explozive și rezistente la tratament ale dermatitei seboreice, aceasta fiind uneori unul dintre primele semne clinice ale prăbușirii imunitare celulare.
3. Factorii Climatici: Temperaturile scăzute și umiditatea scăzută din timpul iernii tind să agraveze simptomatologia prin deshidratarea stratului cornos, în timp ce expunerea moderată la radiațiile ultraviolete (UV) în timpul verii are adesea un efect terapeutic, datorită proprietăților imunosupresoare și antifungice ale soarelui.
4. Stilul de viață și Dieta: Deși legătura directă cu alimente specifice rămâne controversată în literatura medicală recentă, consumul excesiv de alcool și dietele bogate în carbohidrați rafinați pot exacerba inflamația sistemică, reflectându-se la nivel cutanat.
📋 Simptomatologie: Tabloul Clinic Complet
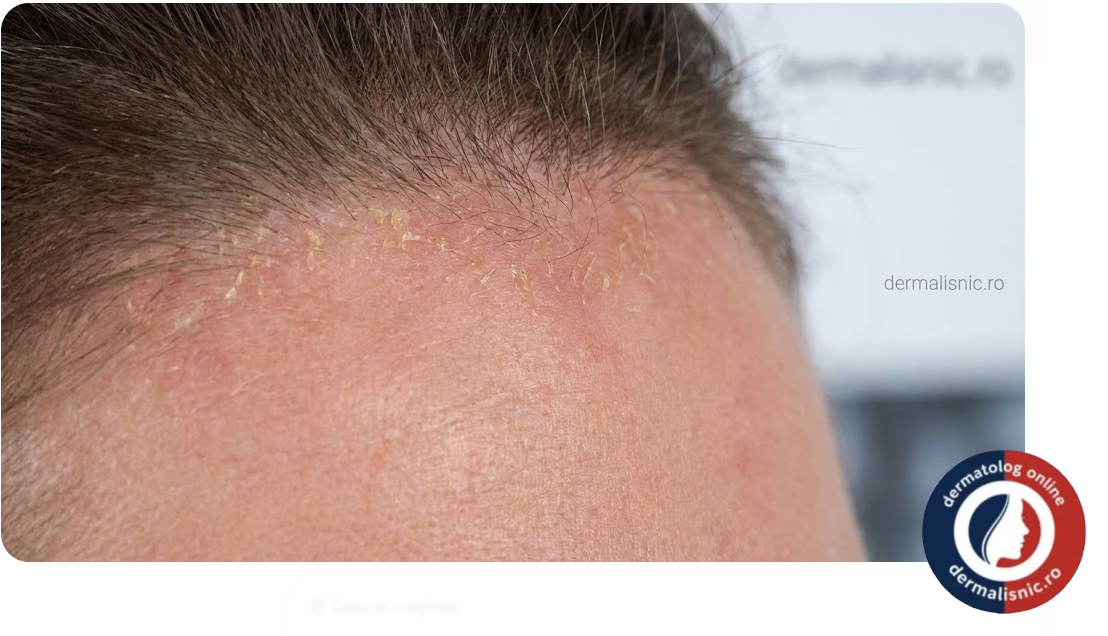
Manifestările clinice variază de la forme ușoare, cum este pityriasis steatoides (mătreața grasă), până la plăci inflamatorii severe. Pacientul prezintă eritem (roșeață) bine delimitat, acoperit de scuame galbene, onctuoase (grase). Pruritul (mâncărimea) este un simptom frecvent, variind în intensitate, și este adesea raportat ca o senzație de arsură sau furnicături, în special la nivelul scalpului.
Localizările specifice includ:
Scalpul: Este cea mai frecventă zonă afectată. Scuamele pot fi difuze sau localizate sub formă de plăci care depășesc uneori linia de inserție a părului (coroana seboreică). Spre deosebire de Psoriazis, unde scuamele sunt argintii, uscate și groase, în dermatita seboreică acestea sunt mai subțiri și aderente.
Fața: Afectarea este simetrică. Zonele tipice sunt șanțurile nazogeniene, glabela (zona dintre sprâncene) și pleoapele (blefarită seboreică). În cazurile severe, inflamația se poate extinde la nivelul zonei bărbii la bărbați, unde foliculita asociată poate complica tabloul clinic. Este crucial diagnosticul diferențial cu Dermatita Periorală, care se caracterizează prin papule și pustule mici în jurul gurii, fără scuamele grase tipice.
Trunchiul: Poate prezenta forme „petaloidale” (în formă de petală) în zona presternală sau interscapulară. Aceste leziuni pot fi confundate ușor cu pityriasis versicolor sau cu forme de psoriazis inversat.
👍 AȘA DA / 👎 AȘA NU în Gestionarea Zilnică
👍 AȘA DA:
- ✔️ Utilizarea șampoanelor cu ketoconazol sau sulfură de seleniu, lăsate să acționeze 5 minute.
- ✔️ Spălarea feței cu produse de curățare blânde, cu pH fiziologic (5.5).
- ✔️ Aplicarea de creme hidratante non-comedogenice pentru refacerea barierei cutante.
- ✔️ Gestionarea stresului prin tehnici de relaxare dovedite clinic.
👎 AȘA NU:
- ❌ Utilizarea săpunurilor alcaline sau a produselor cu conținut ridicat de alcool.
- ❌ Autoadministrarea de dermatocorticoizi puternici pe perioade lungi (risc de atrofie).
- ❌ Îndepărtarea forțată a scuamelor (poate cauza micro-traumatisme și infecții secundare).
- ❌ Ignorarea igienei accesoriilor care ating fața (ochelari, căști).
💊 Diagnostic și Tratament
Diagnosticul dermatitei seboreice este eminamente clinic, bazat pe morfologia leziunilor și distribuția lor anatomică. Biopsia cutanată este rareori necesară, fiind rezervată cazurilor atipice sau refractare pentru a exclude un limfom cutanat sau un lupus eritematos discoid. Examenul micologic direct poate confirma prezența Malassezia, deși utilitatea sa este limitată, având în vedere că acest fung face parte din flora normală.
Protocolul terapeutic vizează trei obiective: reducerea colonizării fungice, controlul inflamației și eliminarea scuamelor (efect keratolitic).
1. Agenți Antifungici: Reprezintă standardul de aur. Ketoconazolul (2%), ciclopirox olamina și sulfura de seleniu sunt utilizate sub formă de șampoane sau creme. Acestea acționează prin inhibarea sintezei ergosterolului în membrana fungică, reducând astfel populația de Malassezia.
2. Antiinflamatoare Topice: Pentru episoadele acute, se utilizează corticosteroizi de clasă joasă sau medie (ex. hidrocortizon butirat). Totuși, din cauza riscurilor pe termen lung (telangiectazii, acnee steroidiană), inhibitorii de calcineurină (pimecrolimus, tacrolimus) sunt preferați pentru zonele sensibile ale feței, oferind un profil de siguranță superior.
3. Agenți Keratolitici: Acidul salicilic sau ureea în concentrații mici ajută la dizolvarea „adezivului” dintre corneocite, facilitând eliminarea scuamelor fără traumatizarea dermului subiacent.
⭐ Verdictul Medicului: Evaluarea Soluțiilor
În practica clinică, cea mai mare eroare este întreruperea bruscă a tratamentului imediat ce simptomele dispar. Dermatita seboreică necesită o terapie de întreținere (proactivă). Recomand aplicarea agenților antifungici o dată pe săptămână, chiar și în absența leziunilor vizibile, pentru a menține populația de Malassezia sub pragul inflamator. Utilizarea inhibitorilor de calcineurină a revoluționat managementul formelor faciale, oferind o alternativă sigură la steroizi, fără riscul de a induce o Dermatita Periorală iatrogenă.
📂 Studiu de Caz: Exacerbarea indusă de stres la un pacient de 38 de ani
Un pacient de sex masculin, 38 de ani, s-a prezentat cu o erupție severă la nivelul sprâncenelor și al șanțurilor nazogeniene, apărută în urmă cu 2 săptămâni, în contextul unui volum de muncă crescut. Pacientul utilizase anterior creme cu cortizon procurate fără rețetă, care au ameliorat temporar starea, dar au dus la un efect de „rebound” (agravare la oprire). La examenul clinic, s-au observat plăci eritematoase intense cu scuame galbene aderente. S-a inițiat un protocol cu Pimecrolimus cremă 1% (de două ori pe zi) și un gel de curățare antifungic. După 14 zile, inflamația s-a remis complet. Pacientul a fost trecut pe un regim de întreținere de două aplicări pe săptămână, reușind să prevină recidivele în următoarele 6 luni, în ciuda persistenței factorilor de stres.
🛡️ Prevenție și Management pe Termen Lung
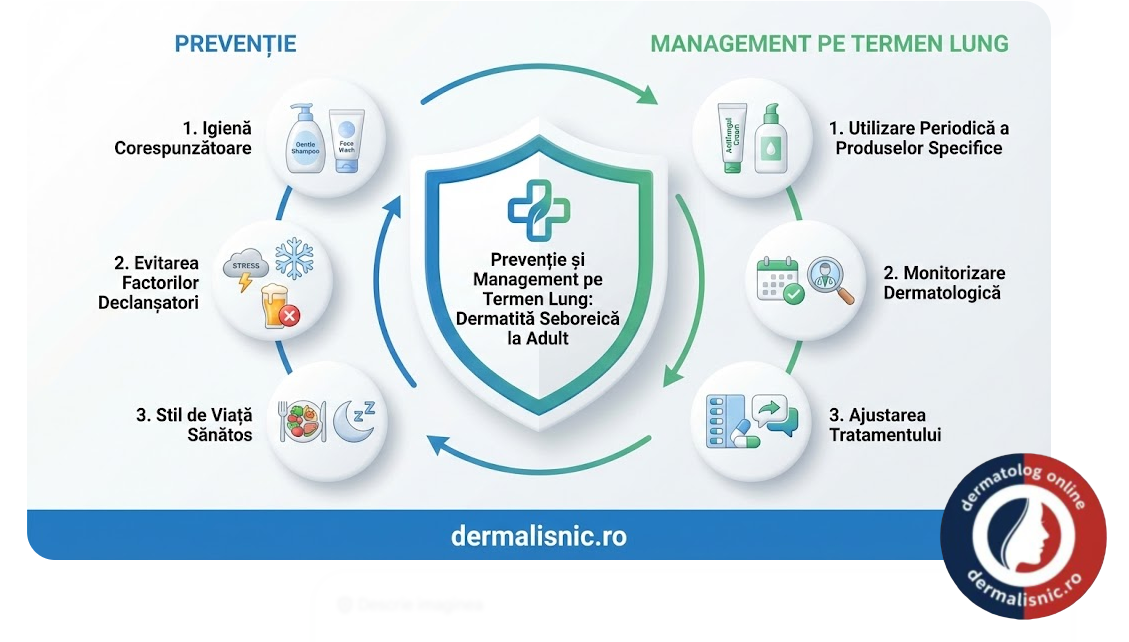
Prevenția recidivelor în dermatita seboreică nu se bazează pe eliminarea cauzei (care este permanentă), ci pe controlul factorilor declanșatori. Menținerea integrității barierei cutante este esențială. Pacienții trebuie să evite produsele cosmetice agresive, care pot transforma o dermatită seboreică stabilă într-o Dermatita Iritativă secundară.
Expunerea moderată la soare este benefică, însă trebuie monitorizată pentru a nu produce arsuri solare, care ar putea declanșa fenomenul Koebner (apariția leziunilor specifice în zonele traumatizate). De asemenea, se recomandă utilizarea de apă călduță, nu fierbinte, pentru spălarea zonelor afectate, deoarece căldura excesivă stimulează vasodilatația și, implicit, inflamația.
🧠 Mituri vs. Realitate
ADEVĂR: Fals. Afecțiunea este cauzată de un răspuns imun la fungi prezenți pe pielea tuturor oamenilor. Spălarea excesivă cu săpunuri dure poate chiar să agraveze situația.
ADEVĂR: Nu este contagioasă. Nu se poate transmite prin contact direct sau prin folosirea comună a prosoapelor sau a pieptenilor.
ADEVĂR: Deși o dietă echilibrată poate reduce inflamația sistemică, nu există dovezi clinice solide că modificările dietetice singure pot vindeca această afecțiune cronică.
❓ Întrebări Frecvente
R: În general, nu cauzează alopecie permanentă. Totuși, inflamația severă a scalpului și scărpinatul intens pot duce la o rărire temporară a firelor de păr (efluviu telogen indus inflamator).
R: Nu este recomandat. Malassezia se hrănește cu acizi grași saturați (precum cei din uleiul de cocos), ceea ce poate duce la proliferarea fungului și agravarea simptomelor.
Referințe și Studii Clinice
- Rémi LANCAR, Pascale MISSY, Alain DUPU, Philippe BEAULIEU., Risk Factors for Seborrhoeic Dermatitis Flares: Case-control and Case-crossover Study, 2020
- Adalsteinsson JA, et al., A systematic review of the prevalence and risk factors of seborrheic dermatitis, Journal of the American Academy of Dermatology (JAAD), 2020.
- Wikramanayake TC, et al., Seborrheic dermatitis: Shedding light on mechanisms and treatment options, JEADV, 2022.
- Tao R, et al., The role of the skin microbiome in seborrheic dermatitis: a 2021 update, Frontiers in Medicine, 2021.
- Borda LJ, et al., Seborrheic Dermatitis and Malassezia species: How much do we really know?, Journal of Clinical and Investigative Dermatology, 2023.
Cauți un tratament eficient pentru Dermatita Seboreică La Adult?
Nu folosi tratamente 'după ureche'. Obține o rețetă sigură și o schemă completă, validată de medic.